
ปล่อยท้องมาเป็นปีแต่ไม่ตั้งครรภ์สักที อาจเป็นไปได้ว่าเราเข้าข่ายภาวะมีบุตรยากนะคะ ภาวะมีบุตรยากจากทั้งฝ่ายชายและหญิงเกิดจากอะไร คุณหมอมีคำตอบค่ะ
ปล่อยในแต่ไม่ท้อง ไม่คุมกำเนิดแต่ไม่ท้องสักที แบบนี้เข้าข่ายมีลูกยากใช่ไหม
สำหรับใครที่กำลัง อยากมีลูก แต่ปล่อยท้องเท่าไหร่ก็ยังไม่สำเร็จสักที เลยเริ่มสงสัยว่าเข้าข่าย มีลูกยาก หรือเปล่า คุณหมอจะมาตอบให้ค่ะว่าแบบไหนที่เรียกว่า มีลูกยาก
ภาวะมีบุตรยาก (Infertility) คือ ภาวะที่คู่แต่งงานยังไม่สามารถตั้งครรภ์ได้ด้วยวิธีธรรมชาติในระยะเวลามากกว่า 1 ปีขึ้นไป แบบนี้ก็เข้าข่ายการมีภาวะ มีลูกยาก แล้วค่ะ
ภาวะบุตรยากแบ่งเป็น 2 ประเภท
- ภาวะบุตรยากปฐมภูมิ (Primary Infertility) คือ ไม่เคยมีการตั้งครรภ์ ภายในระยะเวลาอย่างน้อย 1 ปี
- ภาวะบุตรยากทุติยภูมิ (Secondaryinfertility) หมายถึง เคยต้ังครรภ์และการตั้งครรภ์น้ันอาจสิ้นสุดด้วยการคลอด การแท้ง หรือการตั้งครรภ์นอกมดลูก แล้วไม่เคยตั้งครรภ์อีก อย่างน้อย 1 ปี
สาเหตุมีบุตรยากจากฝ่ายชาย
เนื่องจากน้ำเชื้อปริมาณน้อยกว่าเกณฑ์ปกติ น้อยกว่า 20 ล้านตัวต่อ CC ตัววิ่งมีน้อย และรูปร่างเชื้อไม่ดีทำให้ยากในการปฏิสนธิของไข่
ปัจจัยที่มีผลต่อความแข็งแรงของน้ำเชื้อ
-
อัณฑะมีการอักเสบ ติดเชื้อ เช่น คางทูม เคยได้รับการผ่าตัด เป็นมะเร็ง เป็นเส้นเลือดขอด เคยได้รับการฉายแสง
-
การทำงานในที่ร้อนใส่กางเกงรัดๆ
-
มีการอุดตันของท่อนำอสุจิ
-
มีความผิดปกติทางฮอร์โมนขาดฮอร์โมนเพศชาย
-
สาเหตุทางพันธุกรรม โครโมโซมเพศผิดปกติ
-
ยาที่มีผลต่อภาวะมีบุตรยากในฝ่ายชาย เช่นยา sulfasalazine ที่รักษาเรื่องโรคข้อ rheumatoid ยาเสตียรอยด์ ยาเคมีบำบัด การใช้กัญชา โคเคนทำให้น้ำเชื้อคุณภาพแย่ลง
-
อายุมากกว่า 40 ปี การสัมผัสสารกำจัดศัตรูพืช การดื่ม แอลกอฮอล์ ภาวะอ้วน ความเครียด
สาเหตุมีบุตรยากจากฝ่ายหญิง
-
อายุมากขึ้น
-
การสูบบุหรี่ (ทำให้เพิ่มอัตราการแท้ง)
-
การดื่มแอลกอฮอล์
-
น้ำหนักตัวที่มากขึ้น
-
โรคติดต่อทางเพศสัมพันธ์ ทำให้ท่อนำไข่ไม่ดี
-
สัมผัสสารกำจัดศัตรูพืชและสัตว์
-
ภาวะเครียด ซึ่งทำให้มีผลต่อกระบวนการตกไข่
-
ความผิดปกติที่รังไข่ เช่น ภาวะรังไข่เสื่อมก่อนกำหนดคือหมดประจำเดือนก่อนอายุ 40 ปี กลุ่มอาการถุงน้ำในรังไข่หลายๆใบ (pcos)
-
ภาวะโปรแลคตินในเลือดสูง ซึ่งมีผลต่อกระบวนการตกไข่
-
โรคไทรอยด์
-
ปัญหาจากท่อนำไข่ เนื้องอกที่มดลูก ภาวะเยื่อบุโพรงมดลูกอยู่ผิดที่
-
การใช้ยาต้านอักเสบชนิดที่ไม่ใช่สเตียรอยด์ (nsaids) การใช้ยาแอสไพรินนานๆ
-
การได้เคมีบำบัด การได้รับการฉายแสง การใช้สารเสพติด
หากไม่คุมกำเนิด 1 ปี แต่ไม่มีลูก ต้องไปตรวจกับคุณหมอนะคะ อาจมีอาการหรือสาเหตุมาจากที่คุณหมอกล่าวข้างต้น เพื่อที่จะได้รักษา แก้ไข และมีลูกน้อยได้นั่นเองค่ะ
บทความโดย
แพทย์หญิง วรประภา ลาภิกานนท์ สูตินรีแพทย์
มดลูกคว่ำคืออะไร มดลูกคว่ำทำให้ตั้งท้องมีลูกยากจริงไหม
มดลูกคว่ำคือลักษะณะของมดลูกตามธรรมชาติของผู้หญิง ที่อาจคว่ำไปด้านหน้า หรือ ด้านหลังก็ได้ ซึ่งไม่ส่งผลต่อการมีลูกยาก
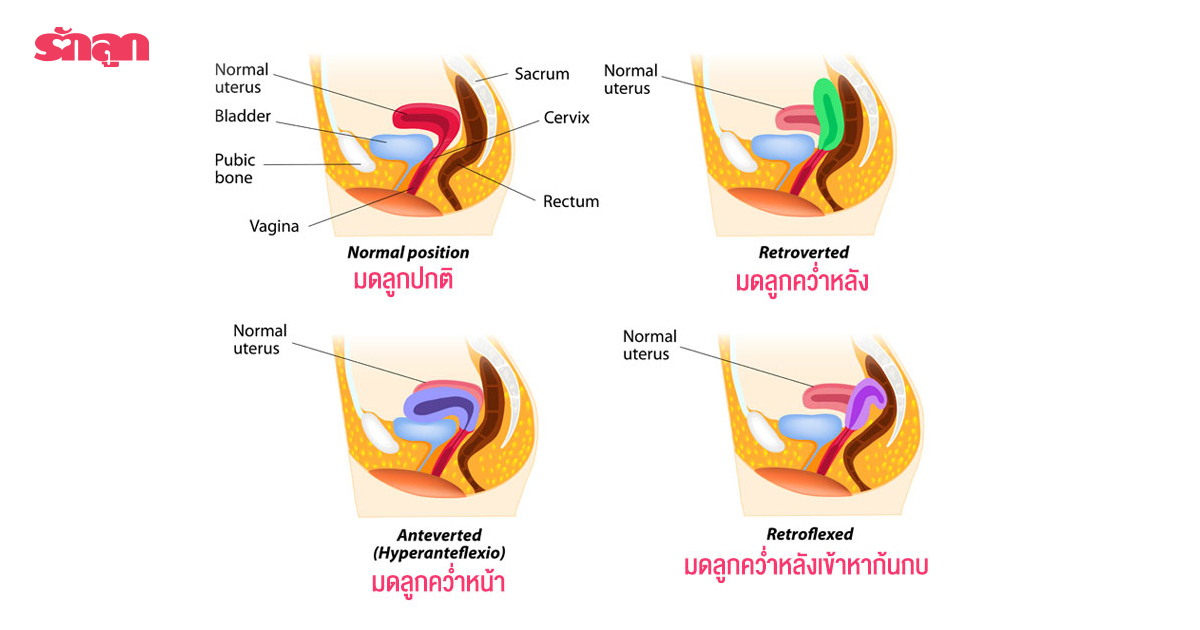
มดลูกคว่ำเกิดจากอะไร
มดลูกคว่ำเกิดจากมีพังผืดดึงรั้งบริเวณด้านหลังของมดลูกทำให้มดลูกคว่ำ ซึ่งมดลูกคว่ำมีหลายรูปแบบดังนี้
- มดลูกคว่ำหน้า
- มดลูกคว่ำหลัง
- มดลูกคว่ำหลังเข้าหาก้นกบ
มดลูกคว่ำทำให้ตั้งท้องมีลูกยากจริงไหม
มดลูกคว่ำไม่มีผลกับการตั้งครรภ์ยากแต่อย่างใดโดยทั่วไปแล้วมดลูกอาจอยู่ในลักษณะคว่ำหน้า คว่ำหลัง หรืออยู่ตรงกลางก็ได้อยู่แล้ว แต่การตั้งครรภ์ได้นั้นก็มีหลายปัจจัย เช่น ความแข็งแรงของมดลูก ไข่สมบูรณ์ อสุจิมีตัวและแข็งแรง เป็นต้น ดังนั้นหากใครตรวจพบว่ามดลูกคว่ำและยังไม่สามารถตั้งครรภ์ได้ จึงควรพบแพทย์เพื่อตรวจอย่างละเอียดเพื่อหาปัจจัยอื่นและแก้ไขได้อย่างถูกต้อง
ขอบคุณข้อมูลจาก
น.พ.พันธ์ศักดิ์ ศุกระฤกษ์ และ อ.นพ.ประภัทร วานิชพงษ์พันธ์
สูตินรีแพทย์ผู้เชี่ยวชาญ
มีลูกยาก เพราะรังไข่เสื่อมแก้ได้ด้วยเทคนิคสกัด PRP ช่วยคนอยากมีลูก
ผู้หญิงหลายมีมีลูกยากเพราะอายุที่มากขึ้นทำให้รังไข่ จำนวนไข่ และคุณภาพไข่เสื่อมลง PRP (Platelet-Rich Plasma) คือ การสกัดพลาสมาจากเลือดของตนเอง มาใช้ในการฟื้นฟูความเสื่อมของรังไข่ ผู้หญิงที่มีลูกยากเพราะรังไข่เสื่อม
PRP ใช้ในการรักษาคนมีลูกยากกลุ่มไหนบ้าง
- กลุ่มคนที่มีปัญหาความเสื่อมของรังไข่
- กลุ่มวัยหมดประจำเดือนที่รังไข่หยุดทำงานตามธรรมชาติ
- วัยใกล้หมดประจำเดือน,
- คนที่รังไข่เสื่อมก่อนวัยอันควร
- ผู้ที่เคยรักษาด้วยการทำเด็กหลอดแก้วแต่พบว่าการตอบสนองต่อการรักษาน้อยกว่าเกณฑ์ที่ควรจะเป็น
กลุ่มคนเหล่านี้ตอบสนองต่อการรักษาด้วย PRP ที่สกัดจากเลือดของตนเอง ได้ผลเป็นที่น่าพอใจ และสามารถกลับมามีประจำเดือนได้ปกติ มีการทำงานของรังไข่ที่ดีขึ้น ภายใน 1 - 3 เดือนหลังการรักษา
นอกจากนี้ มีรายงานการตั้งครรภ์ที่ปกติทั้งที่เกิดโดยธรรมชาติและความสำเร็จจากการรักษาด้วยเด็กหลอดแก้ว และไม่พบภาวะแทรกซ้อนใด ๆ จากการรักษาและต่อเด็กที่คลอดอีกด้วย ในวงการของเวชศาสตร์การเจริญพันธุ์ ได้มีการศึกษาและนำมาใช้กันอย่างกว้างขวางเกี่ยวกับ PRP ที่สกัดจากเลือดของตนเอง และฉีดเข้าไปที่รังไข่โดยตรง
การสกัด PRP แก้ปัญหามีลูกยากมีขั้นตอนอย่างไร
- ผู้เข้ารับการรักษาจะต้องเตรียมร่างกายให้พร้อมมาก่อนล่วงหน้า เช่น กินอาหารให้ครบ 5 หมู่ ออกกำลังกาย และนอนหลับอย่างเพียงพอ
- เมื่อเข้ารับการรักษา จะเจาะเลือดที่แขน โดยใช้เลือดปริมาณ 10 - 60 มล. (ขึ้นอยู่กับวิธีการสำหรับเตรียมเป็น PRP)
- ขั้นตอนของการสกัดเตรียม PRP สำหรับ PRP ที่ได้จะมีปริมาณเกล็ดเลือดที่สูงมากกว่าเลือดทั่วไป ทำให้มีปริมาณของ Growth factor และ Cytokines ที่สูงขึ้น ซึ่งมีบทบาทสำคัญต่อการซ่อมแซมและฟื้นฟูเซลล์ของร่างกาย
- เมื่อได้ PRP ที่สกัดจากเลือดของตนเองแล้ว จะนำไปฉีดเข้ารังไข่ข้างละประมาณ 4 มล.ทันที โดยขั้นตอนของการฉีดที่รังไข่นั้นอาจทำได้ 2 วิธี
- วิธีที่ 1 คือการผ่าตัดส่องกล้องแล้วฉีด PRP ที่ได้ไปที่รังไข่โดยการมองเห็นโดยตรง
- วิธีที่ 2 คือการฉีดเข้าไปในรังไข่ผ่านทางช่องคลอดด้วยการอัลตราซาวด์ประเมินตำแหน่งของรังไข่และเข็มที่ฉีด (วิธีการเช่นเดียวกันกับการเจาะเก็บไข่เพื่อทำเด็กหลอดแก้วนั่นเอง)
วิธีฉีด PRP ที่ได้รับความนิยมมาก คือ การฉีดผ่านทางช่องคลอดเหมือนการเก็บไข่ หลังจากนั้นจะมีการติดตามผลการรักษา โดยพบว่าภายหลังการรักษาเพียง 1 เดือน กลุ่มวัยหมดประจำเดือนกลับมามีประจำเดือนอีกครั้ง ส่วนกลุ่มรังไข่เสื่อมก่อนวัยอันควรหรือวัยใกล้หมดประจำเดือนการกลับมามีประจำเดือนที่สม่ำเสมอมากขึ้น
หลังจากฉีด PRP ในคนมีลูกยาก ผลการรักษาเป็นอย่างไรบ้าง
- พบว่า ระดับ AMH ที่บ่งบอกถึงทุนสำรองของรังไข่มีระดับเพิ่มขึ้นในผู้ที่ได้รับการรักษาทุกราย ซึ่งเป็นสัญญาณบ่งบอกว่ารังไข่ฟื้นตัวและทำงานได้ดีขึ้น
- พบว่าระดับฮอร์โมน FSH จากต่อมใต้สมองที่มีค่าสูงมากเมื่อรังไข่ทำงานน้อย หลังได้รับการรักษาด้วย PRP ระดับฮอร์โมนลดลงอย่างชัดเจน และมีการตอบสนองต่อการกระตุ้นไข่สำหรับการทำเด็กหลอดแก้วได้ดีขึ้น
- มีจำนวนฟองไข่มากขึ้นถึง 2 เท่า เมื่อเปรียบเทียบกับก่อนได้รับการรักษา เมื่อมีจำนวนฟองไข่มากขึ้นจึงเป็นการเพิ่มโอกาสสำเร็จจากการรักษาด้วยเทคโนโลยีช่วยการเจริญพันธุ์ทำให้ตั้งครรภ์ได้ และเพิ่มโอกาสสำเร็จของการตั้งครรภ์โดยธรรมชาติอีกด้วย
ดังนั้น PRP (Platelet-Rich Plasma) จึงเป็นอีกหนึ่งความหวังของคนอยากมีลูก มีลูกยากเพราะรังไข่เสื่อม อายุเยอะขึ้นทำให้ไข่แก่ ไข่น้อยลงได้อย่างเห็นผล แต่การรักษาและทุกขั้นตอนขึ้นอยู่กับปัจจัยทางร่างกายของแต่ละบุคคล และต้องอยู่ในการดูแลของแพทย์อย่างใกล้ชิด เพื่อให้ได้ผลการรักษาที่ดีที่สุด
พญ.วนากานต์ สิงหเสนา
สูตินรีแพทย์เฉพาะทางด้านเวชศาสตร์การเจริญพันธุ์
ศูนย์เทคโนโลยีเพื่อการมีบุตร V Fertility Center
หากปัญหาการมีลูกยากของเราเกิดจากฝ่ายอสุจิไม่แข็งแรง หรือ ในน้ำเชื้อไม่มีตัวอสุจิ แบบนี้จะต้องรักษาอย่างไรเพื่อให้สามารถมีลูกได้เป็นปกติ
มีลูกยาก ไม่ท้องสักทีอาจเพราะน้ำเชื้อของสามีไม่มีตัวอสุจิหรือเปล่า
ภาวะการมีบุตรยาก คือ การที่คู่สมรส ไม่สามารถมีลูกได้ หลังจากการมีเพศสัมพันธ์อย่างสม่ำเสมอโดยไม่ได้คุมกำเนิดอย่างน้อยเป็นเวลา 12 เดือน
ปัจจัยที่มีผลต่อการตั้งครรภ์โดยวิธีธรรมชาติ
- ฝ่ายชายสามารถสร้างตัวอสุจิที่มีจำนวน รูปร่าง และการเคลื่อนไหวในเกณฑ์ปกติ
- ท่อนำอสุจิของฝ่ายชายไม่มีการอุดตัน
- ฝ่ายชายมีการแข็งตัวของอวัยวะเพศ และสามารถหลั่งน้ำอสุจิเข้าไปในช่องคลอดได้
- ตัวอสุจิต้องเคลื่อนที่เข้าไปถึงปากมดลูก ผ่านปากมดลูกเข้าไปในโพรงมดลูก และเข้าไปตามท่อนำไข่ เพื่อปฏิสนธิกับไข่ได้ในช่วงเวลาที่เหมาะสม
- ฝ่ายหญิงสามารถผลิตไข่ที่ปกติได้ และมีการตกไข่เข้าไปในท่อนำไข่ได้
- ไข่ที่ถูกผสมเป็นตัวอ่อนที่ปกติแล้ว ต้องเคลื่อนเข้าไปในโพรงมดลูกได้ และมีการฝังตัวเข้าไปในเยื่อบุโพรงมดลูกที่พร้อมรองรับการฝังตัว
- ตัวอ่อนที่ฝังตัวแล้ว สามารถเจริญเป็นทารกต่อไป
สาเหตุของการมีบุตรยาก
การมีบุตรยากอาจเกิดจากฝ่ายหญิง ฝ่ายชาย หรือร่วมกันทั้งสองหญิงก็ได้ สาเหตุของการมีบุตรยาก มีทั้งด้านร่างกายและจิตใจ แบ่งได้ 3 กลุ่มคือ
- สาเหตุจากฝ่ายหญิง พบได้ประมาณ ร้อยละ 40-50
- สาเหตุจากฝ่ายชาย พบได้ประมาณ ร้อยละ 30-40
- ไม่สามารถอธิบายสาเหตุได้ พบได้ประมาณ ร้อยละ 10-20
การมีลูกยากจากสาเหตุของฝ่ายชายเกิดได้หลายลักษณะ ซึ่งทางการแพทย์สามารถตรวจและรักษาได้ โดยมีขั้นตอนการตรวจดังนี้ (อ่านหน้าต่อไป)
การตรวจวิเคราะห์น้ำอสุจิ (Semen Analysis)
โดยทั่วไปก่อนเก็บน้ำอสุจิเพื่อส่งตรวจแนะนำให้ฝ่ายชายงดร่วมเพศเป็นเวลาอย่างน้อย 3-5 วัน เพราะถ้ามีการร่วมเพศภายในช่วงเวลา 3-5 วัน ก่อนมีการส่งตรวจอาจทำให้ความเข้มข้นของอสุจิมีค่าต่ำกว่าปกติ และหากงดมีเพศสัมพันธ์เกินกว่า 5 วัน จะมีการสร้าง ageing sperm cell เพิ่มมากขึ้นจาก epididymis ซึ่งจะทำให้อสุจิดังกล่าวเคลื่อนไหวได้ลดลง
การตรวจน้ำอสุจิควรตรวจในห้องตรวจที่มีอุณหภูมิห้องหรืออุณหภูมิร่างกาย (หากเป็นการตรวจทาง microscopic ควรตรวจที่อุณหภูมิร่างกาย คือ 37 องศา) ทันทีที่มีการหลั่งอสุจิจะมีการแข็งตัวโดย protien seminine ที่สร้างมาจากต่อมลูกหมาก เพื่อให้น้ำอสุจิขังอยู่ในช่องคลอด หลังจากนั้นประมาณ 20-30 นาที น้ำอสุจิจะกลายเป็นของเหลวอีกครั้งเพื่อให้ตัวอสุจิสามารถผ่านเข้าสู่ปากมดลูกได้
ในกรณีที่น้ำอสุจิแข็งตัวนานกว่าปกติ และไม่กลายเป็นของเหลว จะทำให้อสุจิไม่สามารถผ่านเข้าสู่ช่องคลอดและเป็นสาเหตุให้มีบุตรยากได้
ค่าปกติของผลการวิเคราะห์น้ำอสุจิ ตามเกณฑ์ขององค์การอนามัยโลก
- ปริมาณมากกว่า 2 ซีซี
- จำนวนความเข้มข้นมากกว่า 20 ล้านตัวต่อซีซี
- จำนวนน้ำเชื้อทั้งหมดมากกว่า 40 ล้าน
- อัตราการวิ่งมากกว่า 50 %
- รูปร่างปกติมากกว่า 30 %
- จำนวนมีชีวิตมากกว่า 75 %
- จำนวนเม็ดเลือดขาวน้อยกว่า 1 ล้านต่อต่อซีซี
- Ph >=7.2
- ถ้ามีความเข้มข้นของอสุจิน้อยกว่า 20 ล้านตัวต่อ มล. เรียกว่ามีภาวะ oligospermia
- ภาวะที่ตัวอสุจิเคลื่อนไหวได้ น้อยกว่าร้อยละ 50 เรียกว่า asthenozoospermia
- ภาวะที่มีตัวอสุจิที่ลักษณะปกติ (normal morphology) น้อยกว่าร้อยละ 30 เรียกว่า teratozoospermia
คำแนะนำเมื่อฝ่ายชายอสุจิไม่แข็งแรง หรือไม่มีอสุจิ
- ลดการดื่มแอลกอฮอล์ เพราะแอลกอฮอล์ทำให้การผลิตฮอร์โมนเพศชายลดลง
- งดสูบบุหรี่จะทำให้จำนวนน้ำเชื้อลดลง
- ควบคุมน้ำหนักตัว เพราะไขมันในร่างกายจะปล่อยเอนไซม์ aromatase ซึ่งจะเปลี่ยนฮอร์โมน เพศชายเป็นเอสโตรเจนเป็นผลให้ลดฮอร์โมน testosterone และจำนวนน้ำเชือลดลง
- หลีกเลี่ยงอัณฑะต้องอยู่ในที่ร้อนเช่น การอาบน้ำร้อนและซาวน่า
- ลดความเครียดมีผลให้รูปร่างน้ำเชื้อไม่ดี
ปัจจัยที่มีผลต่อความแข็งแรงของอสุจิ
- มีการทำลายฃองอัณฑะ เช่น มีการติดเชื้อ เป็นมะเร็งที่อัณฑะ มีการบาดเจ็บหรือได้รับการผ่าตัดที่อัณฑะ
- การใช้ยาสเตียรอยด์ จะทำให้จำนวนและการเคลื่อนไหวของอสุจิลดลงประวัติการได้รับยาบางชนิดเช่น cimetidine, spironolactone, nitrofurans, sulfasalazine, erythromycin, tetracyclines,anabolic steroids และยาเคมีบำบัดต่างๆ จะทำให้ทั้งคุณภาพและปริมาณของอสุจิลดลง
- ประวัติการได้รับสารเสพติดเช่น โคเคน กัญชา สารเสพติดเหล่านี้จะทำให้ปริมาณของอสุจิและระดับ testosterone ลดลง กัญชาสามารถลดการหลั่งของ GnRH และสามารถกดการทำงานของระบบสืบพันธุ์ทั้งในสามีและภรรยา โคเคนจะทำให้การสร้างอสุจิลดลง
- มีภาวะเส้นเลือดขอดที่อัณฑะ
- การประเมินทางพันธุกรรม (Genetic evaluation) พบว่าผู้ชายที่มี Y chromosome submicroscopic deletions มักมีความเข้มข้นของอสุจิต่ำกว่าปกติ (oligospermia)
กลุ่มของยีนที่ขาดหายไปและสัมพันธ์กับภาวะ azoospermia หรือ oligospermia เรียกว่า deleted in azoospermia (DAZ) นอกจากนี้ยังพบว่ามีบริเวณที่จำเพาะบน Y chromosome ที่สัมพันธ์กับภาวะ azoospermia เรียกว่า azoospermic factors
ซึ่งมีทั้งหมด 3 ตำแหน่ง คือ AZFa, AZFb และ AZFc ผู้ชายที่มีตัวอสุจิน้อยมาก มักจะมีการขาดหายไปของยีนบริเวณ AZFb และ AZFc ซึ่งอยู่บนแขนข้างยาวของ Y chromosome เนื่องจากภาวะดังกล่าวสามารถถ่ายทอดไปสู่ลูกได้ในกรณีที่ทำ intracytoplasmic sperm injection (ICSI) ดังนั้นจึงควรมีการตรวจสอบหาความผิดปกติของ Y chromosome ในผู้ชายที่มีภาวะ oligospermia ก่อน ที่จะแนะนำให้ทำ icsi
สาเหตุมีบุตรยากในฝ่ายชาย
- เกิดขึ้นเนื่องจากมีความผิดปกติที่อัณฑะเอง เช่น การหยุดทำงานของอัณฑะอย่างถาวร (testicilar atrophy) ผู้ป่วยในกลุ่มนี้มักพบว่ามี FSH, LH สูงแต่มี testosterone ต่ำ หรืออยู่ในเกณฑ์ปกติ
- ผู้ป่วยในกลุ่ม ที่ ระดับฮอร์โมน มี FSH, LH และ testosterone ต่ำ ซึ่งแสดงถึงความผิดปกติของสมองทำให้มีการสร้างหรือหลั่ง FSH และ LH มากระตุ้นการทำงานของอัณฑะได้น้อย จึงเป็นผลให้ระดับ testosterone มีค่าต่ำ
ผู้ป่วยในกลุ่มนี้ควรได้รับการตรวจพิเศษ เช่น CT-scan หรือ MRI เพื่อวินิจฉัยแยกภาวะร้ายแรงต่างๆ เช่น เนื้องอกของสมองออกไป ก่อนได้รับการรักษาด้วยฮอร์โมนซึ่งพบว่าการใช้ pulsatile GnRH หรือ HCG ร่วมกับ HMG สามารถรักษาภาวะพร่อง GnRH ได้ผลดี ส่วนในกรณีของภาวะพร่อง gonadotropins ควรให้การรักษาด้วย HCG อย่างเดียวหรือร่วมกับ HMG
- ความพิการแต่กำเนิด (Congenital syndromes) ได้แก่ ภาวะที่อัณฑะค้างอยู่ในช่องท้อง (cryptorchid), หรือภาวะ Klinefelter syndrome เป็นต้น
- การติดเชื้อของอัณฑะ เช่น mumps orchitis จากการติดเชื้อคางทูม
- การได้รับสารที่มีผลเสียต่ออัณฑะ เช่น สารพิษที่พบในสิ่งแวดล้อม อาหาร และยาบางชนิดที่มีฤทธิ์ต้านฮอร์โมนเพศชาย เช่น cimetidine, spironolactone และ flutamide เป็นต้น สารฆ่าแมลงบางชนิด เช่น dibromochloropropane ก็สามารถทำให้เกิดอันตรายต่ออัณฑะได้ เช่นเดียวกับเคมีบำบัดหลายชนิด เช่น cyclophosphamide, busulfan, methotrexate และ chlorambucil เป็นต้น
- เกิดจากการอุดตันหรือ dysfunction ของระบบสืบพันธุ์ ส่วนใหญ่จะมีปัญหาความเข้มข้นของอสุจิต่ำกว่าปกติ ผู้ป่วยในกลุ่มนี้จะมีระดับของ FSH, LH และtestosterone อยู่ในเกณฑ์ปกติ แม้ว่าส่วนใหญ่ของผู้ป่วยในกลุ่มนี้จะมีปัญหาเกี่ยวกับขบวนการสร้างอสุจิก็ตาม แต่ก็พบว่าส่วนหนึ่งเกิดจากการอุดตันของ epididymis หรือ vas deferens
ส่วนในกรณีที่ผู้ชายไม่มีตัวอสุจิในน้ำอสุจิเลยซึ่งถือว่าเป็นหมัน ปัจจุบันสามารถนำเอาอสุจิออกจากอัณฑะ (TESE) หรือจากท่อนำน้ำอสุจิส่วนต้น (MESA,PESA) แล้วนำมาทำ ICSI ได้แล้ว หากพบว่าเริ่มเข้าข่ายมีลูกยาก ควรไปพบแพทย์เพื่อรักษาการมีบุตรยากนะคะ
บทความโดย
แพทย์หญิง วรประภา ลาภิกานนท์ สูตินรีแพทย์

มีลูกยากเพราะสามีอวัยวะเพศสั้น อวัยวะเพศชายสั้นจนอสุจิวิ่งช้าจริงไหม
สามีอวัยวะเพศสั้นไม่ใช่สาเหตุของการมีลูกยาก แต่มีโอกาสในการตั้งครรภ์น้อยลง หรือ ช้าลง เพราะน้ำอสุจิที่หลั่งออกมาเข้าไปไม่ถึงปากมดลูก หรือเมื่อหลั่งแล้วจะอยู่แต่บริเวณแคมอวัยวะเพศหญิง แล้วไหลออกหมด
ขณะนี้ยังไม่มีรายงาน และ งานวิจัยทางวิชาการใด ๆ รองรับว่า อวัยวะเพศชายที่มีขนาดเล็กหรือสั้นส่งผลให้มีลูกยาก เพียงแต่อวัยวะชายสั้นผิดปกติก็อาจทำให้โอกาสตั้งครรภ์น้อย
ส่วนการมีลูกยาก เป็นภาวะที่เกิดได้ทั้งชายและหญิง ซึ่งเกิดได้จากหลายปัจจัย เช่น น้ำเชื้อไม่มีตัวอสุจิ อสุจิไม่แข็งแรง การตกไข่ผิดปกติ เป็นต้น ซึ่งภาวะนี้ควรปรึกษาแพทย์เพื่อการดูแลและช่วยในการมีลูกได้อย่างถูกต้อง
อวัยวะเพศชายความมีความยาวเท่าไหร่ถึงเรียกว่าปกติ
ค่าเฉลี่ยของอวัยวะเพศชายคนไทย ยังไม่มีตัวเลขมาตรฐานที่เป็นทางการเฉพาะสำหรับคนไทย ค่าเฉลี่ยจากงานวิจัยขนาดใหญ่เฉลี่ยของทั่วโลก
-
อวัยวะเพศชายขณะอ่อนตัว: ประมาณ 8–9 ซม.
-
อวัยวะเพศชายขณะตั้งตรง: ประมาณ 12–14 ซม.
-
เส้นรอบวงอวัยวะเพศชายขณะตั้งตรง: ประมาณ 11–12 ซม.
สำหรับคนเอเชียตะวันออกและเอเชียตะวันออกเฉียงใต้ หลายงานวิจัยพบว่าโดยเฉลี่ยจะมีแนวโน้ม อวัยวะเพศชายสั้นกว่าโซนยุโรปและอเมริกาเล็กน้อย มักอยู่ช่วงประมาณ 10–12 ซม. ขณะตั้งตรง ถือว่าอยู่ในเกณฑ์ปกติ
สามีอวัยวะเพศสั้นต้องทำยังไงถึงจะมีลูกง่าย
- ใช้ท่ามีเพศสัมพันธ์ที่ทำให้อวัยวะเพศชายเข้าได้ลึกที่สุด เช่น ท่ามิชชั่นนารี ท่าเข้าข้างหลัง (Doggy) เป็นต้น
- สามีควรปล่อยอสุจิในขณะที่อวัยวะเพศเข้าไปลึกที่สุด แล้วกดค้างไว้ รอให้อสุจิออกหมดก่อนแล้วค่อยถอนตัวออก
- เพิ่มโอกาสให้อสุจิวิ่งเข้าได้ลึกขึ้นและไม่ไหลออกด้วยการใช้หมอนหนุนก้นฝ่ายหญิงไว้ขณะที่เพศสัมพันธ์ และ อย่าเพิ่มรีบลุกหลังมีการหลั่งเรียบร้อยแล้ว
นอกจากการปรับเปลี่ยนวิธีการแล้ว ก็ควรดูแลตัวเองในชีวิตประจำวันเพื่อสุขภาพที่แข็งแรงด้วยค่ะ เช่น พักผ่อนอย่างเพียงพอ งดการดื่มแอลกอฮอลและสูบบุหรี่ กินอาหารครบ 5 หมู่ ออกกำลังกายสม่ำเสมอ และเลือกมีเพศสัมพันธ์ที่มีโอกาสในตั้งครรภ์มากที่สุด เช่น ช่วงวันตกไข่ เป็นต้น

อยากมีลูกต้องรีบ ผู้หญิงมีไข่จำกัดแค่ 2-5 แสนฟอง แถมไข่ลดลงและแก่ตามอายุ
ไข่ของผู้หญิงแม้จะเล็กจิ๋ว แต่ก็ไม่ใช่เรื่องเล็กนะคะ เพราะการที่ผู้หญิงจะมีลูกได้ขึ้นอยู่กับไข่เลยล่ะค่ะ โดยไข่ทั้งหมด(ตลอดชีวิต)ของผู้หญิงจะถูกเก็บสะสมอยู่ในรังไข่ทั้งสองข้าง และติดตัวมาตั้งแต่อยู่ในครรภ์แม่ เมื่อคุณแม่มีอายุครรภ์ 5 เดือน ทารกเพศหญิงจะมีไข่จะติดตัวมาจำนวนสูงถึง 6-7 ล้านฟอง แต่จะค่อย ๆ สลายตัวไปเหลือเพียง 2 ล้านฟองในวัยแรกเกิด
จากนั้นจะลดลงเรื่อย ๆ จนเข้าสู่วัยรุ่นจะเหลืออยู่ประมาณ 2-5 แสนฟอง แต่ทั้งนี้จะมีไข่ที่มีผลทำให้ตั้งครรภ์ได้เพียง 400-500 ฟองเท่านั้น เพราะการตกไข่แต่ละครั้งจะมีไข่เพียงฟองเดียวที่สมบูรณ์ พร้อมจะให้อสุจิเข้ามาผสมได้ เพื่อสร้างทารก และอายุมากขึ้นเรื่อย ๆ ไข่บางส่วนจะฝ่อสลายไปตามกาลเวลา
สาเหตุมีลูกยาก เพราะอายุมากขึ้น จำนวนไข่ลดลง
- เมื่อผู้หญิงอายุ 35 ปีขึ้นไป อัตราการฝังตัวอ่อนจะลดลง จากที่การฝังตัวยากอยู่แล้ว จะยากขึ้นไปอีก
- เมื่อผู้หญิงอายุ 45 ปีขึ้นไป ประจำเดือนก็มีการเปลี่ยนแปลง ส่งผลให้โอกาสน้อย และแพทย์ไม่แนะนำให้มีลูกตอนอายุมากขนาดนี้
- อายุมากขึ้น เสี่ยงกับการแท้งมากขึ้น และจะมีความผิดปกติด้านโครโมโซมของไข่ และการขาดหายไปของไมโตคอนเดรีย
- จะมีปัจจัยบางอย่างที่ทำให้การทำงานของรังไข่ลดลง เช่น การสูบบุหรี่ การดื่มแอลกอฮอล์ ภาวะขาดสารอาหาร ความเครียด โรคทาง autoimmune การใช้ยาต้านซึมเศร้า การอักเสบที่อุ้งเชิงกราน ภาวะเยื่อบุโพรงมดลูกอยู่ผิดที่ เป็นต้น
- ผู้หญิงมีเนื้องอกในมดลูก และติ่งเนื้อในโพรงมดลูกพบมากขึ้นเมื่ออายุมากขึ้น
- เมื่ออายุมากขึ้นจำนวนไข่ก็จะลดลง มีการลดลงของฮอร์โมนเอสโตรเจน และ Inhibin B มีการเพิ่มขึ้นของ FSH
รู้เรื่องความสำคัญของไข่แล้วนะคะ คนที่อยากมีลูกก็อย่าชะล่าใจปล่อยเวลานาน เพราะไข่ของผู้หญิงมีจำนวนจำกัดแค่ 2-5 แสนฟอง และทุกใบไม่ใช่ว่าจะสร้างทารกได้ทั้งหมดด้วยค่ะ พอรู้แบบนี้แล้ว ขอเป็นกำลังใจให้คนที่อยากมีลูกนะคะ
ขอบคุณข้อมูลจาก
พญ.วรประภา ลาภิกานนท์ สูตินรีแพทย์

รู้ไหมคะ ว่ายิ่งผู้หญิงอายุมากขึ้น โอกาสในการตั้งครรภ์จะต่ำลง โดยทั่วไปการตั้งครรภ์จะยากขึ้นเมื่อ อายุ 35 ปีขึ้นไป
อยากมีลูกต้องรู้ ! ไข่ของผู้หญิงมีจำกัด ยิ่งอายุมากขึ้นจำนวนไข่ก็ลดลงแถมไข่แก่อีกด้วย
รู้ไหมคะ ว่ายิ่งผู้หญิงอายุมากขึ้น โอกาสในการตั้งครรภ์จะต่ำลง โดยทั่วไปการตั้งครรภ์จะยากขึ้นเมื่อ อายุ 35 ปีขึ้นไป เนื่องจากผู้หญิงเกิดมาพร้อมกับจำนวนไข่ในรังไข่ที่มีจำกัด และเซลล์ไข่จะค้างการแบ่งตัวอยู่ที่ระยะไมโอซิส I (Meiosis I) จนกระทั่งตกไข่จึงจะมีการแบ่งตัวต่อจนสมบูรณ์
นอกจากนั้น ไข่บางส่วนจะฝ่อสลายไปตามกาลเวลา ดังนั้นเมื่ออายุมากขึ้น จึงมีโอกาสที่จะเหลือไข่ที่มีความสมบูรณ์จำนวนน้อยลง และมีโอกาสที่การแบ่งตัวต่อของเซลล์ไข่มีความผิดพลาดได้ และเกิดเป็นเซลล์ไข่ที่มีจำนวนโครโมโซมผิดปกติ ส่งผลให้เกิดภาวะมีบุตรยากและภาวะแท้ง รวมถึงหากตั้งครรภ์ต่อไปก็อาจมีตัวอ่อนที่มีความผิดปกติของโครโมโซม เหล่านี้รวมเรียกว่าเป็นการแก่ตัวของไข่ (ovarian aging) และการลดลงของไข่ที่สะสม (ovarian reserve)
เมื่ออายุมากขึ้นความสามาถในการมีลูกก็ลดลง จำนวนไข่ก็ลดลง
-
อัตราการฝังตัวอ่อนจะลดลงเมื่ออายุ 35 ปีขึ้นไป เมื่ออายุ 45 ปีขึ้นไปประจำเดือนก็มีการเปลี่ยนแปลง
-
อายุมากขึ้นก็จะเสี่ยงกับการแท้งมากขึ้น มารดาอายุมากขึ้นจะมีความผิดปกติด้านโครโมโซมของไข่ และการขาดหายไปของไมโตคอนเดรีย
-
มีปัจจัยบางอย่างและสาเหตุที่ทำให้การทำงานของรังไข่ลดลง เช่นการสูบบุหรี่ การดื่มแอลกอฮอล์ ภาวะขาดสารอาหาร ความเครียด โรคทาง autoimmune การใช้ยาต้านซึมเศร้า การอักเสบที่อุ้งเชิงกราน ภาวะเยื่อบุโพรงมดลูกอยู่ผิดที่
-
เนื้องอกในมดลูกและติ่งเนื้อในโพรงมดลูกพบมากขึ้นเมื่ออายุมากขึ้น
-
เมื่ออายุมากขึ้นจำนวนไข่ก็จะลดลง มีการลดลงของฮอร์โมนเอสโตรเจน และ inhibin b มีการเพิ่มขึ้นของ fsh
ฮอร์โมนที่ทดสอบเกี่ยวกับการทำงานของรังไข่
- ฮอร์โมน fsh ( follicle stimulating hormone ) ถ้าระดับฮอร์โมนสูง แสดงว่ารังไข่ทำงานได้ไม่ดี ถ้าระดับ FSH
-
ระดับ estradiol ระดับ ค่าที่น้อยกว่า 80 pg/mL. ในช่วงวันที่ 3 ของประจำเดือนจะเป็นผลดี
-
Anti-mullerian hormone (AMH) anti-Mullerian hormone (AMH) เป็นglycoprotein dimer ผลิตโดย granulosa cells ของไข่ ถ้าค่าเกิน 1 ก็จะดี ถ้าค่าต่ำกว่า 1 ng/ml จะมีการลดลงของการทำงานของรังไข่ ค่าต่ำคือ < 0.2–0.7 ng/mL คือรังไข่จะตอบสนองต่อการกระตุ้นไข่ได้น้อยลง ถ้าค่า AMH สูง > 6.7 ng/mL จะสัมพันธ์กับภาวะถุงน้ำรังไข่มาก
อาการแสดงถึงรังไข่เริ่มจะเสื่อม
- ประจำเดือนเริ่มไม่สม่ำเสมอจากการลดลงของจำนวนไข่
- มีการเพิ่มขึ้นของฮอร์โมน fsh fsh เป็นฮอร์โมนที่ทำนายเรื่องรังไข่เสื่อม มีการลดลงของ estradiol และ inhibin
- เมื่ออายุมากขึ้นจะมีการลดลงของ AMH จำนวนไข่ก็จะลดลง
- Inhibin b ผลิตมาจากรังไข่ จะลดลงเมื่ออายุมากขึ้น
ปัจจัยที่มีผลกับการทำงานของรังไข่
- ปัจจัยด้านพันธุกรรม มีการเปลี่ยนแปลงของยีนบางตัวในหญิงที่หมดประจำเดือนก่อนวัย
- ความผิดปกติของโครโมโซมมากขึ้นเมื่อมารดาอายุมากขึ้น (aneuploidy) ความผิดปกติของจำนวนโครโมโซม (Chromosome abnormality) ความเสี่ยงของการเกิดจำนวนโครโมโซมผิดปกติ (aneuploidy) เพิ่มขึ้นตามอายุของสตรีตั้งครรภ์ที่เพิ่มขึ้น
ความผิดปกติที่พบบ่อยที่สุดคือ autosomal trisomy สาเหตุเกิดจากการที่เซลล์ไข่แบ่งตัวค้างอยู่ในระยะ metaphase I ขณะอยู่ในครรภ์ ซึ่งในระยะดังกล่าว โครโมโซมจะถูกเรียงอยู่ตรงกลางเซลล์ และเมื่อมีการตกไข่ จะเกิดการแบ่งตัวต่อ โดยมีการแยกขาของโครโมโซมออกจากกันอายุที่เพิ่มขึ้น เพิ่มความเสี่ยงของการเกิดการแบ่งตัวของเซลล์ที่ผิดปกติ แบบที่เรียกว่า non-disjunction นั่นคือ ขาของโครโมโซมไม่แยกกัน ทำให้เซลล์ที่แบ่งตัวเสร็จสิ้น มีจำนวนโครโมโซมที่ผิดปกติ นอกจากนั้น ยังอาจเกิดจากการสะสมสารอนุมูลอิสระ การลดลงของจำนวนเซลล์ไข่ที่มีคุณภาพ และการสั้นลงของเทโลเมียร์ (telomere) ของเซลล์ไข่ด้วย
- ดีเอนเอ มีการแตกทำลายและมีความเสียหายมากขึ้น อายุมากขึ้นพบกับสารอนุมูลอิสระมากขึ้น มีบุตรยากขึ้น
- โรคออโต้อิมมูน โรค sle โรค thyroid
ผลต่อคุณแม่ในการตั้งครรภ์เมื่ออายุมากขึ้น
- ความผิดปกติของรก (Placental problems)
- ความชุกของโรคเบาหวานเพิ่มขึ้นตามอายุของคุณแม่ตั้งครรภ์ อัตราการเกิดโรคเบาหวานก่อนการตั้งครรภ์ (overt DM) และเบาหวานขณะตั้งครรภ์ (Gestational DM) เพิ่มขึ้น 3-6 เท่าในคุณแม่อายุ 40 ปีขึ้นไป เมื่อเทียบกับคุณแม่อายุน้อย ซึ่งการมีโรคเบาหวานก่อนการตั้งครรภ์ จะสัมพันธ์กับการเกิดความผิดปกติทางกายภาพของทารกในครรภ์ อัตราการทุพลภาพและอัตราตายปริกำเนิดเพิ่มขึ้น
- แม่ตั้งครรภ์อายุมากกว่า 35 ปีขึ้นไป มีภาวะความดันโลหิตสูงก่อนการตั้งครรภ์ สูงกว่าผู้หญิงอายุ 30-34 ปี 2-4 เท่า และอัตราการเกิดภาวะครรภ์เป็นพิษ เพิ่มขึ้น 2-3 เท่าในคุณแม่ตั้งครรภ์ที่อายุมากกว่า 40 ปี และเพิ่มขึ้น 10 เท่าในคุณแม่ตั้งครรภ์อายุมากกว่า 50 ปี
- ภาวะทุพพลภาพของคุณแม่และภาวะแทรกซ้อนทางสูติกรรม โรคทางอายุรกรรมที่เป็นภาวะแทรกซ้อนที่สำคัญในการตั้งครรภ์ ที่พบบ่อย ได้แก่ ภาวะความดันโลหิตสูง และโรคเบาหวาน ซึ่งมีความชุกสูงขึ้นในผู้หญิงอายุมาก โดยเฉพาะในคนที่มีน้ำหนักตัวมากและสูบบุหรี่
- ภาวะรกลอกตัวก่อนกำหนด (Placental abruption) มีความชุกเพิ่มขึ้นในคุณแม่อายุมากและเคยตั้งครรภ์หลายครั้ง
- ภาวะรกเกาะต่ำ (Placenta previa) ความเสี่ยงจะเพิ่มขึ้นในคุณแม่ตั้งครรภ์อายุมาก แต่ความเสี่ยงเพิ่มขึ้นเพียงเล็กน้อย
- การคลอดและการผ่าตัดคลอด (Labor & cesarean section) คุณแม่ตั้งครรภ์อายุมากมีแนวโน้มที่จะเกิดภาวะคลอดติดขัด (labor dystocia) ซึ่งเกิดจากภาวะมดลูกหดรัดตัวผิดปกติ (uterine dysfunction) ทำให้คุณแม่กลุ่มนี้มักลงเอยด้วยการผ่าตัดคลอด สาเหตุของการผ่าตัดคลอด ได้แก่ การมีภาวะแทรกซ้อนทางอายุรกรรมของสตรีอายุมาก การชักนำการคลอดไม่สำเร็จ ทารกไม่อยู่ในท่าหัว ความต้องการของมารดา และการตัดสินใจของแพทย์ผู้รักษา
- Perinatal morbidity สตรีตั้งครรภ์อายุมาก มีความเสี่ยงของการคลอดก่อนกำหนด และทารกน้ำหนักน้อยเพิ่มขึ้น
- Fetal death สตรีตั้งครรภ์อายุมาก เพิ่มความเสี่ยงของการเกิดทารกเสียชีวิตในครรภ์อย่างมีนัยสำคัญ สตรีตั้งครรภ์อายุตั้งแต่ 35 ปีขึ้นไป เพิ่ม ความเสี่ยงของการเกิดภาวะทารกเสียชีวิตในครรภ์มากกว่าสตรีตั้งครรภ์อายุน้อยร้อยละ 65 โดยความเสี่ยงจะเพิ่มขึ้นตามอายุ
- Neonatal death แม้สตรีตั้งครรภ์อายุมากจะมีความเสี่ยงของการเกิดทารกเสียชีวิตในครรภ์ แต่อัตราการเสียชีวิตของทารกแรกคลอดนั้นต่ำลงแปรผกผันกับอายุมารดาที่เพิ่มขึ้น โดยจากการเก็บข้อมูลในหน่วยดูแลผู้ป่วยหนักทารกแรกเกิดหลายการศึกษา พบว่า อัตราการเสียชีวิตของทารกแรกคลอดลดลงเมื่ออายุมารดาเพิ่มขึ้น
- Maternal mortality สตรีตั้งครรภ์อายุมากมีความเสี่ยงของการเสียชีวิตจากการตั้งครรภ์สูงขึ้น ในประเทศกำลังพัฒนาจะมีความเสี่ยงสูงกว่า เนื่องจากมีอัตราการเสียชีวิตของสตรีตั้งครรภ์สูงอยู่แล้ว โดยสาเหตุหลักเกิดจากการเข้าถึงการดูแลรักษาระหว่างตั้งครรภ์และระหว่างคลอดไม่เพียงพอ การที่สตรีตั้งครรภ์มีอายุมากและตั้งครรภ์หลายครั้งเป็นปัจจัยเสี่ยงร่วมที่สำคัญ
แนวทางการดูแลคุณแม่ตั้งครรภ์อายุมาก
การดูแลขณะตั้งครรภ์ไตรมาส 1 และ 2
- คุณแม่ตั้งครรภ์ควรรับทราบความเสี่ยงของการเกิดทารกมีความผิดปกติของโครโมโซม (aneuploidy) ซึ่งความเสี่ยงจะเพิ่มขึ้นตามอายุ คุณแม่ตั้งครรภ์ควรได้รับคำแนะนำในการค้นหาความผิดปกติดังกล่าว ซึ่งมี 2 วิธี
- Invasive methods ได้แก่การเจาะน้ำคร่ำหรือการเจาะชิ้นเนื้อรก ซึ่งเป็นการวินิจฉัย
- Non-invasive methods ได้แก่การเจาะเลือดมารดาเพื่อตรวจหาระดับฮอร์โมน หรือการตรวจหาเซลล์ จากทารก (Cell-free fetal DNA) ร่วมกับการอัลตราซาวด์ดูอวัยวะสำคัญในร่างกายของทารกอย่างละเอียด ซึ่งวิธีนี้เป็นการตรวจคัดกรอง หากพบความผิดปกติ จำเป็นต้องได้รับการตรวจวินิจฉัยต่อไป
- ในคุณแม่ตั้งครรภ์อายุมาก แนะนำให้ทำ Non-invasive prenatal testing โดยใช้วิธีการเจาะเลือดมารดาเพื่อตรวจหาเซลล์ทารก (Cell-free fetal DNA) เนื่องจากมีความไวสูงและมีผลบวกลวงต่ำเมื่อเทียบกับวิธีอื่น และมีความปลอดภัยต่อทารกในครรภ์
- คุณแม่ตั้งครรภ์ควรได้รับการตรวจอัลตร้าซาวด์อย่างละเอียดในช่วงไตรมาส 2 เพื่อค้นหาความผิดปกติของอวัยวะสำคัญของทารก โดยเฉพาะหัวใจ
- คุณแม่ตั้งครรภ์อายุมาก โดยเฉพาะในรายที่มีน้ำหนักเกิน ควรได้รับการตรวจคัดกรองหาภาวะเบาหวาน(ก่อนการตั้งครรภ์หรือเบาหวานขณะตั้งครรภ์) ตั้งแต่ครั้งแรกที่มาฝากครรภ์ ควรให้ความรู้ในการปฏิบัติตัว และเฝ้าระวังการเกิดภาวะเบาหวานและความดันโลหิตสูงตลอดการตั้งครรภ์
การดูแลขณะตั้งครรภ์ไตรมาส 3
การประเมินสุขภาพทารกในครรภ์ คุณแม่ตั้งครรภ์ควรได้รับการอัลตราซาวด์ในช่วงอายุครรภ์ 38-39 สัปดาห์เพื่อประเมินปริมาณน้ำคร่ำ และควรทำ antepartum testing สัปดาห์ละ 2 ครั้ง โดยทำสลับกันระหว่าง nonstress test และ biophysical profile (BPP) ร่วมกับการนับลูกดิ้น เน้นความสำคัญของการนับลูกดิ้นว่าเป็นส่วนหนึ่งของการประเมินสุขภาพทารกในครรภ์
บทความโดย
แพทย์หญิง วรประภา ลาภิกานนท์ สูตินรีแพทย์

อุ้มบุญ ท้องแทนคนอื่นได้ไหมผิดกฏหมายหรือไม่ มารู้จักพรบ.อุ้มบุญก่อนตัดสินใจ
ในประเทศไทยการอุ้มบุญ ตั้งท้องแทนคนอื่นสามารถทำได้โดยไม่ผิดกฏหมาย แต่ต้องเป็นไปตามพระราชบัญญัติคุ้มครองเด็กที่เกิดโดยอาศัยเทคโนโลยีช่วยการเจริญพันธุ์ทางการแพทย์ พ.ศ.2558 เกิดขึ้น เพื่อคุ้มครองเด็กจากการค้ามนุษย์ รวมไปถึงศีลธรรมและความรู้สึก ดังนั้นผู้ที่ต้องการมีลูกด้วยการอุ้มบุญจึงควรรู้ไว้ก่อนว่า จะต้องทำอย่างไรเพื่อให้การอุ้มบุญไม่ผิดกฎหมาย
อุ้มบุญอย่างไรให้ถูกกฎหมาย (อย่างย่อ)
-
สามีและภรรยาจะต้องจดทะเบียนถูกต้องตามกฎหมาย และภรรยาไม่สามารถมีบุตรได้ หากต้องการให้หญิงอื่นตั้งครรภ์แทนจะต้องมีสัญชาติไทย แต่หากแต่งงานต่างสัญชาติต้องจดทะเบียนสมรสมาแล้วไม่ต่ำกว่า 3 ปี
-
หญิงที่ตั้งครรภ์แทน ต้องไม่ใช่บุพการีหรือผู้สืบเชื้อสายของคู่สามีภรรยา
-
หญิงที่ตั้งครรภ์แทนต้องเป็นญาติที่สืบเชื้อสายเดียวกับสามีหรือภรรยา แต่หากไม่มีก็สามารถให้หญิงอื่นตั้งครรภ์แทนได้
-
หญิงที่รับตั้งครรภ์แทนต้องเคยมีบุตรมาก่อน และหากมีสามีอยู่แล้วก็ต้องให้สามียินยอม
-
การอุ้มบุญทำได้ 2 วิธี คือการใช้ตัวอ่อนที่เกิดจากอสุจิของสามีและไข่ของภรรยา หรือการใช้ตัวอ่อนจากอสุจิสามีหรือไข่ภรรยาไปผสมกับไข่หรืออสุจิของผู้อื่น โดยมีข้อห้ามไม่ให้ใช้ไข่ของหญิงที่อุ้มบุญ
-
ห้ามไม่ให้มีการรับจ้างตั้งครรภ์หรือทำเพื่อประโยชน์ทางการค้าใด ๆ
-
เด็กที่เกิดมาด้วยการอุ้มบุญจะเป็นบุตรที่ชอบด้วยกฎหมายของสามีภรรยาคู่ดังกล่าว
-
กรณีอุ้มบุญให้คู่รักชายรักชาย จะต้องใช้อสุจิของคนใดคนหนึ่ง นำมาปฏิสนธิกับไข่ที่อาจได้รับบริจาคมาด้วยวิธีการทำเด็กหลอดแก้วเช่นกัน แล้วให้หญิงอุ้มบุญตั้งครรภ์แทนจนกว่าจะคลอด อย่างไรก็ตาม ในประเทศไทย การอุ้มบุญให้คู่รักชายรักชายที่ต้องการมีบุตรยังไม่สามารถทำได้ เนื่องจากยังไม่มีกฎหมายออกมารองรับ
ขั้นตอนการอุ้มบุญ
-
รับคำปรึกษาในการอุ้มบุญ
คู่สามีภรรยาที่ไม่สามารถมีบุตรได้และต้องการใช้วิธีอุ้มบุญควรปรึกษากับผู้ให้คำแนะนำด้านการมีบุตร เพื่อทราบถึงข้อดีและข้อเสียของการอุ้มบุญ รวมถึงผลกระทบต่อความสัมพันธ์ที่อาจเกิดขึ้นจากการใช้แม่อุ้มบุญแทนตนเอง เพื่อช่วยให้พิจารณาและตัดสินใจได้อย่างรอบคอบยิ่งขึ้น
-
เลือกแม่อุ้มบุญ
ขั้นตอนต่อมาคือการคัดหาผู้ที่จะมาตั้งครรภ์แทน ซึ่งตามกฎหมายกำหนดจะต้องเป็นญาติที่สืบเชื้อสายเดียวกัน ไม่รวมบุพการีหรือผู้สืบเชื้อสาย หากไม่มีญาติจึงจะสามารถให้ผู้อื่นตั้งครรภ์แทน นอกจากนี้ ผู้เชี่ยวชาญยังได้แนะนำว่าแม่อุ้มบุญที่เหมาะสมควรจะมีคุณสมบัติ ดังนี้
-
มีอายุระหว่าง 21-45 ปี
-
เคยตั้งครรภ์มาก่อนโดยไม่เกิดอาการแทรกซ้อนใด ๆ ระหว่างการตั้งครรภ์ และบุตรที่คลอดออกมามีสุขภาพแข็งแรงดี
-
มีครอบครัวที่คอยสนับสนุนและพึ่งพาได้มีสุขภาพกายและสุขภาพจิตที่ดี
-
การตรวจสุขภาพ คู่สามีภรรยาและหญิงที่ตั้งครรภ์แทนควรได้รับ
-
การตรวจสุขภาพกายและสุขภาพจิตเบื้องต้น เหตุที่ต้องตรวจสุขภาพจิตนั้นเนื่องจากการอุ้มบุญเป็นเรื่องละเอียดอ่อนและอาจทำให้มีปัญหาหญิงอุ้มบุญไม่ยอมคืนเด็ก ปัญหาความวิตกกังวลของคู่สามีภรรยาที่เกิดขึ้นระหว่างกระบวนการอุ้มบุญ หรือปัญหาอื่น ๆ ได้
-
ทำสัญญาข้อตกลงก่อนอุ้มบุญ
สามีภรรยาที่ต้องการให้ผู้อื่นตั้งครรภ์แทน ควรจ้างทนายที่มีประสบการณ์เกี่ยวกับกฎหมายหรือคดีอุ้มบุญให้เขียนข้อตกลงร่วมกันที่สามารถคุ้มกันทุกฝ่ายที่เกี่ยวข้องกับกระบวนการนี้ โดยอธิบายถึงรายละเอียดข้อสำคัญต่าง ๆ เช่น การชดเชยค่าเสียหาย สิทธิความเป็นบิดามารดา สิทธิในการดูแลเด็ก การกำหนดว่าเด็กจะคลอดที่ไหน การทำสัญญาส่งมอบระหว่างบุคคลที่สาม ขอบเขตการคุ้มครองในการประกันภัย และการควบคุมการตัดสินใจเกี่ยวกับการรักษาทางแพทย์ระหว่างที่ตั้งครรภ์ของหญิงอุ้มบุญ เป็นต้น
- อุ้มบุญสร้างตัวอ่อนตัวอ่อนที่ฝังในครรภ์ของหญิงอุ้มบุญเกิดจากวิธีการทำเด็กหลอดแก้ว
โดยนำเอาอสุจิของฝ่ายชายและรังไข่ของฝ่ายหญิงมาผสมให้ปฏิสนธิกันภายนอกร่างกายแล้วใส่เข้าไปฝังตัวในมดลูกของหญิงอุ้มบุญจนเกิดการตั้งครรภ์ขึ้น
- อุ้มบุญกระบวนการปฏิสนธิภายนอก
หญิงที่รังไข่ถูกนำมาใช้และหญิงที่จะตั้งครรภ์แทนต่างได้รับยาเพื่อปรับรอบเดือนให้มาพร้อมกัน เพื่อให้มดลูกของหญิงที่ตั้งครรภ์แทนพร้อมสำหรับตัวอ่อนทันทีที่ไข่ของหญิงอีกคนตกและถูกนำไปปฏิสนธิกับอสุจิ
- รับยากระตุ้นการตกไข่ในการอุ้มบุญ
หญิงที่เป็นเจ้าของไข่จะได้รับยากระตุ้นการตกไข่ (Gonadotropins) เพื่อให้ไข่ตกหลายใบและเมื่อไข่เจริญเติบโตเต็มที่พร้อมปฏิสนธิ แพทย์ก็จะนำไข่และอสุจิที่ผลิตขึ้นในเวลาเดียวกันนี้มาปฏิสนธิกันในภาชนะในห้องปฏิบัติการแล้วฝังไปที่มดลูกของหญิงอุ้มบุญเพื่อให้เกิดการตั้งครรภ์ขึ้น

อุ้มบุญในแง่ของความผูกพัน
ในแง่ของจิตใจ แน่นอนว่าการตั้งครรภ์ย่อมเกิดสิ่งที่เรียกว่าความผูกพันขึ้นระหว่างแม่อุ้มบุญกับทารกในครรภ์ เพราะแม้ว่าจะเป็นทารกที่เกิดจากไข่และอสุจิของสามีภรรยาผู้ว่าจ้าง แต่ด้วยความผูกพันทางร่างกายที่ส่งถึงกันตลอดเวลาตั้งครรภ์ก็มักทำให้เกิดกรณีที่ว่า แม่อุ้มบุญรักทารกเหมือนลูกตัวเอง ผูกพันมากจนไม่ยอมมอบทารกให้แก่คู่สามีภรรยาจนเกิดการฟ้องร้องกันในที่สุด
เรื่องของการอุ้มบุญเป็นเรื่องที่พูดยากทั้งในแง่ของความต้องการ ธรรมชาติ และศีลธรรม เพราะสามีภรรยาบางคู่ก็ไม่สามารถมีบุตรเองได้ในทุก ๆ วิธี และการรับเด็กมาเลี้ยงก็อาจทำให้รู้สึกแคลงใจในหลาย ๆ เรื่องเพราะไม่ใช่เลือดเนื้อเชื้อไขของตัวเอง การอุ้มบุญจึงอาจเป็นอีกหนึ่งทางเลือกที่หลายคนตั้งต้นคิดและศึกษาถึงผลดีผลเสียต่าง ๆ เพื่อให้ได้ผลลัพธ์มาเติมเต็มชีวิตครอบครัวให้สมบูรณ์
ท้ายที่สุดแล้วสิ่งที่เราต้องคำนึงถึงมากที่สุดคือ การคิดคำนวณถึงความต้องการของตัวเอง รวมไปถึงในเรื่องของความรักความผูกพันในฐานะพ่อแม่และครอบครัว
คลิกอ่านข้อกำหนดอุ้มบุญได้ที่ >>> พระราชบัญญัติคุ้มครองเด็กที่เกิดโดยอาศัยเทคโนโลยีช่วยการเจริญพันธุ์ทางการแพทย์ พ.ศ.2558

 หน้าหลัก
หน้าหลัก อยากมีลูก
อยากมีลูก สุขภาพครรภ์
สุขภาพครรภ์ อาหารคนท้อง
อาหารคนท้อง การคลอดลูก
การคลอดลูก นมแม่
นมแม่ ตั้งชื่อลูก
ตั้งชื่อลูก พัฒนาการเด็ก 0-1 ปี
พัฒนาการเด็ก 0-1 ปี พัฒนาการเด็ก 1-3 ปี
พัฒนาการเด็ก 1-3 ปี พัฒนาการเด็ก 3-6 ปี
พัฒนาการเด็ก 3-6 ปี อาหารเด็ก 6 เดือน –1 ปี
อาหารเด็ก 6 เดือน –1 ปี อาหารเด็ก 1-3 ปี
อาหารเด็ก 1-3 ปี อาหารเด็ก 3-6 ปี
อาหารเด็ก 3-6 ปี รักลูก The Expert PODCAST
รักลูก The Expert PODCAST Mom's Issue
Mom's Issue แม่ท้องต้องรู้
แม่ท้องต้องรู้ คลินิกเบบี้
คลินิกเบบี้ ตั้งชื่อลูก
ตั้งชื่อลูก The Healthy Kid
The Healthy Kid Q&A กับคุณหมอประเสริฐ
Q&A กับคุณหมอประเสริฐ Do ดี มี EF
Do ดี มี EF รักลูกเป็นพิเศษ
รักลูกเป็นพิเศษ ฟัน Fun Story
ฟัน Fun Story แนะนำโรงเรียน
แนะนำโรงเรียน สาระเรื่องเรียน
สาระเรื่องเรียน ดาวน์โหลดฟรี
ดาวน์โหลดฟรี  รีวิวของใช้เด็กและครอบครัว
รีวิวของใช้เด็กและครอบครัว แหล่งเรียนรู้และที่เที่ยวครอบครัว
แหล่งเรียนรู้และที่เที่ยวครอบครัว เตือนภัยครอบครัว
เตือนภัยครอบครัว อัปเดตข่าวครอบครัว
อัปเดตข่าวครอบครัว กิจกรรมรักลูก
กิจกรรมรักลูก ข่าวประชาสัมพันธ์
ข่าวประชาสัมพันธ์



 How to resolve AdBlock issue?
How to resolve AdBlock issue? 









